Hình ảnh học y khoa và nội soi đại tràng có vai trò rất quan trọng trong viêm túi thừa đại tràng (VTTĐT), các phương tiện trên không chỉ giúp chẩn đoán và đánh giá VTTĐT chính xác mà còn giúp định hướng điều trị, điều trị và theo dõi diễn tiến.
1.Chụp đại tràng cản quang
Chụp đại tràng cản quang từng được xem là tiêu chuẩn vàng để chẩn đoán VTTĐT. Đặc điểm của túi thừa trên hình ảnh X-quang là một ổ đọng thuốc xuất phát từ thành đại tràng.
Kích thước túi thừa có thể to nhỏ khác nhau, từ vài mm đến vài cm. Lòng đại tràng (ĐT) chứa túi thừa thường có hình ảnh hẹp đồng tâm, và niêm mạc hình răng cưa do lớp cơ vòng và cơ dọc dày lên.
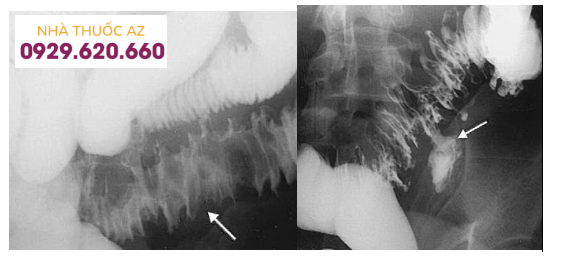
Chú thích ảnh trái: Mũi tên chỉ hình ảnh phù nề thành đại tràng trong VTTĐT Chú thích ảnh phải: Mũi tên chỉ ổ áp xe tạo ra do VTTĐT vỡ (Nguồn: Javier Casillas, trích từ Stollman N. và Raskin J.B. (2004), “Diverticular disease of the colon”, Lancet, Vol.363 (9409), p.631-639)
Tuy nhiên, theo sinh bệnh học, hiện tượng viêm của túi thừa đại tràng chủ yếu xảy ra ở phía bên ngoài lòng ống tiêu hóa, trong khi chụp ĐT chỉ khảo sát được phía bên trong lòng ống ĐT, nên chụp ĐT ít có giá trị.
Nói cách khác chụp ĐT chỉ cho biết có sự hiện diện của túi thừa, ít cho thông tin về mức độ nặng của bệnh, đặc biệt trong viêm túi thừa có biến chứng. Tỷ lệ đánh giá mức độ nặng VTTĐT trên phim chụp ĐT cản quang thấp hơn so với thực tế là 41%.
Trong VTTĐT, khi quá trình viêm đang diễn tiến, chụp ĐT vẫn có thể thực hiện nhưng phải sử dụng thuốc cản quang tan trong nước và không chụp đối quang kép (có bơm hơi và đè ép). Chụp ĐT với barium có thể gây viêm phúc mạc (VPM) và ngộ độc nặng trong trường hợp túi thừa bị vỡ, barium thoát vào ổ bụng.
Bơm hơi và đè ép khi chụp đối quang kép làm tăng áp lực trong lòng đại tràng gây nguy cơ thủng ĐT tại vị trí túi thừa đang viêm. Với thuốc cản quang tan trong nước, hình ảnh thuốc cản quang thoát khỏi lòng đại tràng và chảy tự do trong ổ bụng cho phép chúng ta chẩn đoán túi thừa vỡ; hình ảnh thuốc cản quang đọng lại ở cơ quan khác như bàng quang, âm đạo giúp chẩn đoán biến chứng rò tiêu hóa.
Chống chỉ định sử dụng thuốc cản quang áp suất thẩm thấu cao trong trường hợp bệnh nhân bị choáng vì thuốc có tính ưu trương, sẽ làm nặng thêm tình trạng choáng do làm giảm thể tích trong lòng mạch.
Tóm lại, chụp ĐT cho ít thông tin và không giúp ích nhiều trong việc định hướng điều trị khi túi thừa đang viêm. Tuy nhiên, sau giai đoạn viêm cấp khoảng 4-6 tuần, chụp ĐT đối quang kép bằng barium có giá trị trong việc đánh giá vị trí và sự phân bố của túi thừa. Trước khi chụp cần chuẩn bị ĐT để có hình ảnh rõ ràng hơn và giúp đánh giá kĩ càng toàn bộ lòng đại tràng nhằm loại trừ các bệnh khác.
2. Chụp cắt lớp điện toán (CT)
CT có độ nhạy và độ đặc hiệu cao (97% và 100%), tỉ lệ dương giả thấp. Theo Hội các phẫu thuật viên đại trực tràng Hoa Kỳ, CT bụng chậu là phương tiện thích hợp nhất để khảo sát những trường hợp nghi ngờ VTTĐT. CT cung cấp rất nhiều thông tin giúp cho chẩn đoán chính xác, phát hiện biến chứng (áp xe, rò tiêu hóa, tắc ruột), đánh giá khả năng can thiệp nội hay ngoại khoa, và theo dõi hồi phục.
Ambrosetti và cộng sự thực hiện nghiên cứu so sánh CT và chụp ĐT cản quang (với thuốc cản quang tan trong nước) trong VTTĐT trái ở 420 bệnh nhân trong 11 năm. Kết quả cho thấy CT có độ nhạy cao hơn so với chụp ĐT (98% so với 92%).
Mặt khác, CT phát hiện được tất cả bệnh nhân VTTĐT có biến chứng áp xe trong nhóm nghiên cứu, trong khi chụp cản quang chỉ phát hiện được bằng chứng trực tiếp của áp xe (ổ đọng thuốc kèm hình ảnh túi thừa) ở 29% bệnh nhân thuộc nhóm này.
Theo Rao, độ chính xác của CT xoắn ốc tăng cao hơn khi sử dụng thêm thuốc cản quang (cản quang đường uống hoặc bơm qua đại tràng, cản quang đường tĩnh mạch). Cũng theo tác giả này, độ nhạy và độ đặc hiệu giữa các đường sử dụng thuốc cản quang là giống như nhau. Tuy nhiên, bơm cản quang vào lòng đại tràng có lợi điểm là làm được nhanh, giảm thời gian thực hiện, tránh được sự khó chịu và giảm tỷ lệ biến chứng hơn so với cản quang đường uống hoặc tiêm tĩnh mạch.
Các tiêu chí chính chẩn đoán viêm túi thừa đại tràng trên CT là:
Dày thành ĐT (thành dày ≥ 4mm) chiếm 70%.Hình ảnh túi thừa chiếm 84%.Thay đổi (tăng) mật độ mô mỡ quanh ĐT chiếm 98%.Hình ảnh áp xe (các ổ tụ dịch quanh ĐT) chiếm 35%.
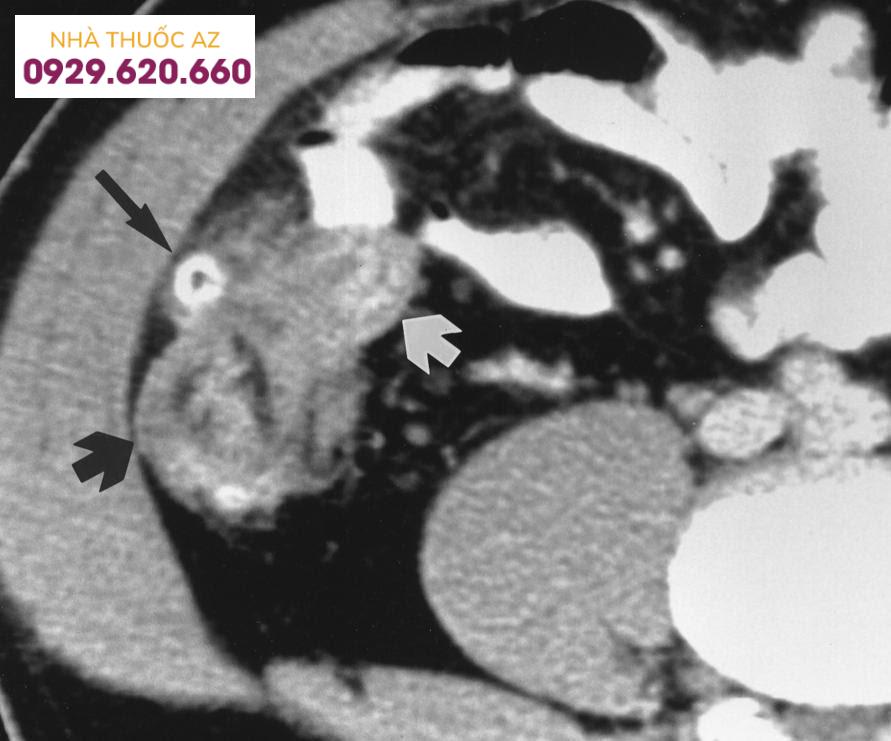
Hình ảnh CT của viêm túi thừa manh tràng (Nguồn: Jang H.J., et al. (2000), “Acute diverticulitis of the cecum and ascending colon: the value of thin-section helical CT findings in excluding colonic carcinoma”, AJR Am J Roentgenol, Vol.174 (5), p.1397-1402)
Phân độ viêm túi thừa đại tràng trên hình ảnh CT scan:
Nhẹ: Thành đại tràng xích ma dày <5mm, phản ứng viêm của mô mỡ quanh đại tràngNặng: Áp xe, Khí ngoài lòng đại tràng
CT phát hiện chính xác những trường hợp VTTĐT có biến chứng như VPM (hình ảnh dịch và hiện tượng viêm lan tỏa), các thể rò tiêu hóa (hình ảnh gián tiếp như hơi hay chất cản quang từ lòng đại tràng đọng ở bàng quang, âm đạo, thành bụng; hình ảnh đường rò trực tiếp hiếm khi thấy), và tắc ruột (hình ảnh các quai ruột giãn với hơi và dịch, dày thành đại tràng đoạn tắc).
CT giúp phân độ bệnh chính xác theo phân độ Hinchey trong 90% trường hợp. Ambrosetti cũng đưa ra bảng phân độ nặng của VTTĐT dựa trên hình ảnh CT. Phân độ bệnh chính xác giúp lựa chọn bệnh nhân để điều trị bảo tồn hay phẫu thuật. Điều trị bảo tồn ở những bệnh nhân viêm túi thừa nặng có tỷ lệ thất bại cao và tăng nguy cơ có biến chứng thứ phát nếu điều trị không thành công.
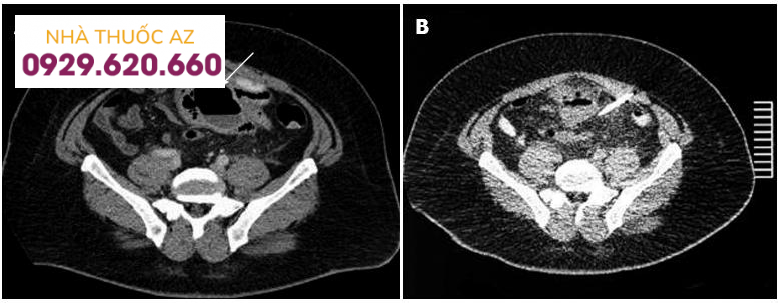
Hình A: Ổ áp xe do VTTĐT xích ma (mũi tên) Hình B: Ổ áp xe sau khi dẫn lưu một tuần (Mũi tên ODL) (Nguồn: Stocchi L. (2010), “Current indications and role of surgery in the management of sigmoid diverticulitis”, World J Gastroenterol, Vol.16 (7), p.804-817)
Ngoài vai trò chẩn đoán, CT còn đóng vai trò như một phương tiện điều trị. Trong VTTĐT với biến chứng áp xe lớn, dẫn lưu ổ áp xe xuyên da dưới hướng dẫn của CT được thực hiện giúp thoát lưu mủ, làm giảm hiện tượng viêm, giúp bệnh nhân tránh một cuộc mổ cấp cứu với phương pháp cắt đoạn ĐT, làm hậu môn nhân tạo (HMNT) và nối ở thì hai. Sau khi dẫn lưu và điều trị nội khoa từ 2 đến 4 tuần, tình trạng viêm giảm và bệnh nhân được lên chương trình mổ với phương pháp cắt đoạn ĐT và nối một thì. Với phương cách như trên, bệnh nhân chỉ phải trải qua một cuộc phẫu thuật thay vì hai cuộc và nhất là không phải mổ cấp cứu. Vì vậy, bệnh nhân sẽ được hưởng rất nhiều lợi ích đồng thời giảm chi phí và thời gian điều trị.
3. Chụp cộng hưởng từ (MRI)
Chụp MRI đại tràng cũng là một phương tiện hình ảnh tốt để đánh giá bệnh VTTĐT. Phương tiện này hữu dụng trong chẩn đoán VTTĐT phải và là một lựa chọn an toàn thay thế cho CT trong chẩn đoán và đánh giá VTTĐT ở bệnh nhân trẻ tuổi hoặc mang thai.
Hình ảnh MRI trong chẩn đoán VTTĐT dựa trên sự phát hiện ít nhất một túi thừa, phù hoặc rỉ dịch quanh ĐT, dày thành ĐT. Sử dụng thuốc cản từ đường tĩnh mạch cho hình ảnh phân giải cao ở thì T1 trong MRI giúp chẩn đoán các biến chứng của VTTĐT với độ nhạy và độ đặc hiệu bằng hoặc cao hơn CT.
4. Nội soi đại tràng
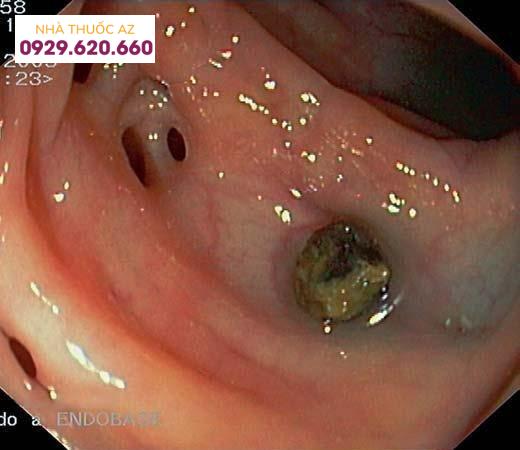
Túi thừa ĐT với hình ảnh sỏi phân bên trong
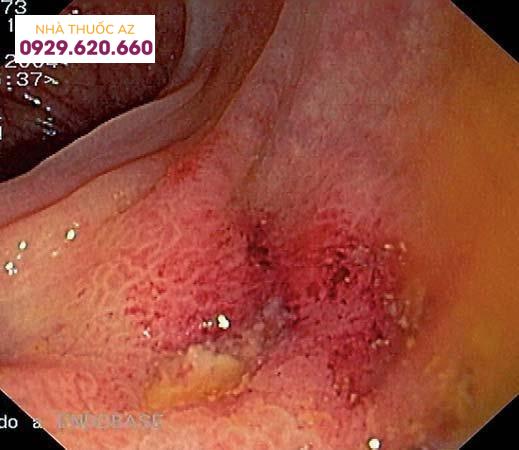
Túi thừa ĐT viêm: sung huyết niêm mạc lòng ĐT và mủ ở cổ túi thừa (Nguồn: Parra-Blanco (2006), “Colonic diverticular disease: pathophysiology and clinical picture”, Digestion, Vol.73 Suppl 1 47-57)
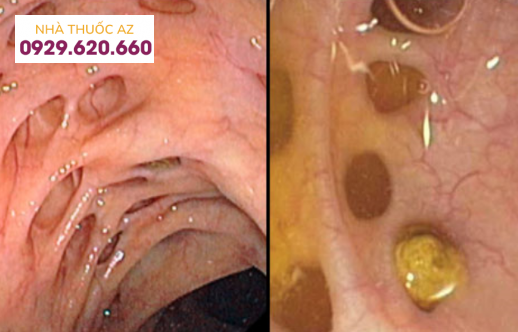
Hình ảnh nội soi đại tràng cho thấy đại tràng có nhiều túi thừa
Nội soi đại tràng rất có ích trong chẩn đoán bệnh túi thừa đại tràng không triệu chứng và là một phương tiện điều trị hữu hiệu trong chảy máu túi thừa ĐT. Tuy nhiên, trong VTTĐT, nội soi ĐT được xem là chống chỉ định tương đối vì quá trình bơm hơi làm tăng áp lực trong lòng ĐT và có thể làm vỡ túi thừa đang viêm cấp gây biến chứng VPM.
Mặt khác, tương tự như chụp ĐT, nội soi ống mềm chỉ khảo sát được bên trong lòng ĐT, trong khi biểu hiện của VTTĐT chủ yếu xảy ra ở phía bên ngoài lòng ống tiêu hóa, nên nội soi cũng không cung cấp nhiều thông tin cho chẩn đoán VTTĐT. Tuy nhiên, nội soi ĐT có vai trò theo dõi những bệnh tăng sinh sau khi điều trị VTTĐT.
5. Vai trò của siêu âm
Siêu âm và CT là phương tiện chẩn đoán hình ảnh có giá trị cho VTTĐT. Siêu âm trong đánh giá VTTĐT ngày càng được ứng dụng rộng rãi. Nhiều nghiên cứu đã được thực hiện nhằm phát hiện những hình ảnh đặc trưng và nhằm đánh giá vai trò của siêu âm trong VTTĐT.
Những nghiên cứu gần đây của siêu âm về bệnh VTTĐT hướng đến việc xác định những hình ảnh đặc hiệu giúp chẩn đoán phân biệt VTTĐT phải và VRT cấp nhằm nâng cao độ chính xác trong chẩn đoán bệnh. Những hình ảnh thường gặp nhất trong siêu âm là dày thành ĐT, phản ứng viêm của mô mỡ xung quanh ĐT và hình ảnh biến chứng như áp xe, viêm phúc mạc.
Đôi khi có viêm túi thừa, nhưng không thể nhìn thấy trên siêu âm và CT Scan, chúng ta gọi là âm tính giả. Âm tính giả phụ thuộc nhiều yếu tố như tình trạng túi thừa nằm quá giới hạn khảo sát (nằm sâu), thành bụng co cứng khi khảo sát, ruột nhiều hơi làm hạn chế khảo sát và trình độ của bác sĩ siêu âm.
Với những bệnh nhân đau bụng 1/4 dưới phải được thực hiện siêu âm, theo Oudenhoven nếu phát hiện một cấu trúc tròn hay bầu dục có thể xuất phát từ ĐT phải nhưng không thỏa tiêu chí của VRT thì có thể xem đó là hình ảnh của túi thừa. Tác giả này cũng nhấn mạnh phải khảo sát và đánh giá kĩ cấu trúc thành ĐT đoạn có tổn thương và những hình ảnh viêm phản ứng của mô mỡ xung quanh.
Tiêu chí để chẩn đoán ruột thừa là (1) ở 1/4 dưới phải của bụng, trên hình cắt dọc thấy một cấu trúc hình “xúc xích”, có đầu tận, không có nhu động và không thể đè xẹp, (2) trên hình cắt ngang có hình bia đặc trưng, và (3) đường kính lớn hơn 6mm.
Để tăng độ nhạy của siêu âm ở đau bụng 1/4 dưới phải, các tác giả đã đưa ra một số chỉ dẫn:
Bất cứ một cấu trúc tròn nhỏ hoặc bầu dục nào xuất phát hoặc kế cận ĐT đều cần được nghĩ đến túi thừa. Lòng của cấu trúc này có thể là echo kém, echo trống hoặc echo dày. Túi thừa viêm có thể được bao bọc bởi 1 lớp dịch (thường bé hơn 3cm) hoặc mỡ xung quanh. Kori mô tả dấu “mái vòm” của VTTĐT trên siêu âm là một khối echo kém trồi ra khỏi mặt ngoài của thành ĐT. Theo nghiên cứu này, dấu hiệu này xuất hiện ở 100% bệnh nhân đau nửa bụng phải do VTTĐT.Nếu không có bằng chứng của viêm ruột thừa, cần nghĩ đến chẩn đoán VTTĐT phải và tìm bằng chứng. Dù nằm ở gần ruột thừa nhưng hình ảnh giữa túi thừa và ruột thừa không khó để phân biệt, hầu như tất cả ruột thừa có hình ống dù nằm gần hay xa, trong khi túi thừa thì có hình tròn hoặc bầu dục.Kết hợp cả triệu chứng lâm sàng lâm sàng và siêu âm.
6. Ưu điểm và nhược điểm của siêu âm và CT Scan trong chẩn đoán bệnh túi thừa đại tràng
Siêu âm có ưu điểm là phương tiện rẻ tiền, dễ áp dụng rộng rãi, độ nhạy và đặc hiệu khá cao. Tuy nhiên giới hạn của siêu âm là không thể khảo sát sâu, bị trở ngại nếu có nhiều hơi trong ruột, độ chính xác phụ thuộc nhiều vào máy móc và người thực hiện. Trái lại, CT là một phương tiện đánh giá khách quan hơn.
Những hình ảnh thường gặp của CT trong VTTĐT là dày thành đại tràng, phản ứng viêm của mô mỡ xung quanh và hình ảnh túi thừa. Hình ảnh đó xuất hiện với tỉ lệ từ 70-100% ở các nghiên cứu khác nhau.
Hình ảnh dày thành ĐT đồng tâm là một triệu chứng thường gặp và đặc trưng cho VTTĐT trái, và hình ảnh này cũng dễ chẩn đoán lầm với u đại tràng. Độ dày của thành ĐT có thể giúp phân biệt hai bệnh này, thành ĐT trong bệnh VTTĐT thường dày đồng tâm và độ dày chỉ khoảng 1-3 cm, trong khi ở các bệnh tăng sinh, thành ĐT thường dày không đồng đều, và độ dày lớn hơn 3 cm.
Để biết thêm các thông tin chi tiết, vui lòng liên hệ với Nhà thuốc AZ theo số hotline 0929 620 660 hoặc truy cập vào website: https://nhathuocaz.com.vn