Hội chứng ruột ngắn (SBS) là một tình trạng suy giảm khả năng hấp thu. Hội chứng này thường không rõ ràng về mặt lâm sàng nếu khoảng 3/4 ruột non (SB) không được cắt bỏ. Do chiều dài ruột ngắn rộng và khả năng bù trừ cho việc cắt bỏ ruột, do vậy định nghĩa của hội chứng ruột ngắn không dựa trên chiều dài của ruột còn lại.
1. Căn nguyên và dịch tễ học của hội chứng ruột ngắn
Ở người lớn, các nguyên nhân phổ biến hơn của hội chứng ruột ngắn bao gồm cắt bỏ nhiều lần vì bệnh Crohn, cắt bỏ hàng loạt do biến cố mạch máu mạc treo tràng và khối u ác tính. Các tai biến tắc nghẽn và tắc nghẽn mạch máu sau phẫu thuật đòi hỏi phải cắt bỏ ruột ồ ạt dường như đang gia tăng tỷ lệ mắc bệnh và trong một loạt bệnh gần đây là nguyên nhân phổ biến nhất của hội chứng ruột ngắn ở người lớn.
Đáng chú ý, các hoạt động dẫn đến hội chứng ruột ngắn sau phẫu thuật mở dường như khác với sau phương pháp nội soi, như phẫu thuật nối tắt dạ dày và cắt túi mật thường gặp nhất hoặc phẫu thuật nội soi ổ bụng và cắt bỏ đại tràng, cắt tử cung, ruột thừa… Các cơ chế chính chịu trách nhiệm sau phẫu thuật mở và nội soi ổ bụng lần lượt là sự dính và xoắn ruột sau mổ. Mặc dù những tiến bộ trong điều trị bệnh Crohn có thể dẫn đến giảm hội chứng ruột ngắn, nhưng cải tiến này không chuyển thành giảm nhu cầu về dinh dưỡng qua đường tiêm tại nhà (dinh dưỡng ngoài đường tiêu hoá).
2. Tần suất mắc hội chứng ruột ngắn ở người lớn
Tỷ lệ mắc và sự phổ biến của hội chứng ruột ngắn vẫn chưa được biết rõ vì không có cơ sở dữ liệu đáng tin cậy. Các ước tính dựa trên thông tin từ các cơ quan đăng ký tại nhà, trong đó hội chứng ruột ngắn thường là chỉ dẫn phổ biến nhất. Hai nghiên cứu gần đây chỉ giới hạn ở bệnh nhân hội chứng ruột ngắn cho thấy phần lớn bệnh nhân là nữ và> 50 tuổi. Tại Hoa Kỳ, tỷ lệ dinh dưỡng ngoài đường tiêu hoá tại nhà hàng năm được ước tính là khoảng 120 phần triệu, trong đó khoảng 25% có hội chứng ruột ngắn; con số này lên tới khoảng 10.000 người lớn vào năm 1992. Những con số này không phản ánh những bệnh nhân bị hội chứng ruột ngắn không qua khỏi, có thể cai sữa dinh dưỡng ngoài đường tiêu hoá trong thời gian nhập viện theo chỉ số hoặc có thể cai sữa dinh dưỡng ngoài đường tiêu hoá tại nhà thành công. Do đó, có thể đánh giá thấp tỷ lệ mắc hội chứng ruột ngắn.
3. Giải phẫu và sinh lý học có liên quan
Ba giải phẫu miệng nối ruột có thể xảy ra trong hội chứng ruột ngắn và thường được mô tả về vị trí của lỗ nối sau khi cắt bỏ:
Miệng nối hồi đại tràng.Miệng nối hỗng tràng và hồi đại tràng.Mở hỗng tràng hoặc hồi tràng ra da.
Các biểu hiện lâm sàng và kết quả của hội chứng ruột ngắn khác nhau tùy thuộc vào giải phẫu ruột còn lại và chức năng còn lại của nó. Do đó, đánh giá cao các giải phẫu ruột được thấy trong hội chứng ruột ngắn cùng với các cân nhắc cơ bản về sinh lý đường tiêu hóa là hữu ích để hiểu rõ hơn về tiên lượng và hướng dẫn xử trí bệnh nhân.
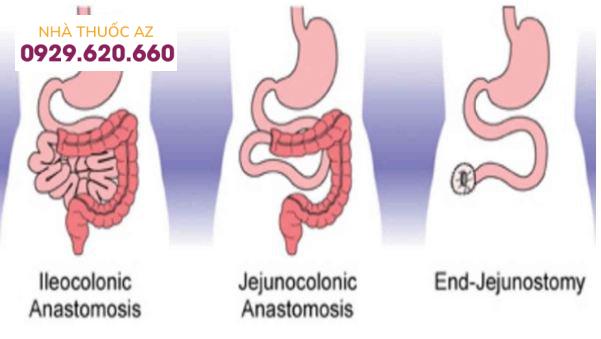
Ba giải phẫu miệng nối ruột có thể xảy ra trong hội chứng ruột ngắn
4. Ruột nhỏ
Đoạn gần 100 đến 150cm của hỗng tràng là nơi cơ bản hấp thụ carbohydrate, protein và vitamin tan trong nước. Sự hấp thụ chất béo có thể kéo dài trên một chiều dài lớn hơn của ruột ngắn nếu lượng chất béo được ăn vào nhiều hơn. Ở một người trưởng thành khỏe mạnh, khoảng 4l bài tiết đường ruột (0,5l nước bọt; 2l axit dạ dày và 1,5l dịch tiết tụy) được sản xuất để đáp ứng với thức ăn và đồ uống được tiêu thụ mỗi ngày. Hấp thụ nước là một quá trình thụ động do vận chuyển tích cực các chất dinh dưỡng và chất điện giải. Sự vận chuyển natri tạo ra một gradient điện hóa thúc đẩy sự hấp thu các chất dinh dưỡng qua biểu mô ruột. Bởi vì các điểm nối giữa các tế bào biểu mô hỗng tràng là đáng kể so với các khu vực khác của ruột, một dòng chảy nhanh chóng của chất lỏng và chất dinh dưỡng xảy ra dẫn đến sự hấp thụ chất lỏng kém hiệu quả và chất chứa trong hỗng tràng đẳng áp. Sự hấp thụ natri ở hỗng tràng xảy ra theo độ dốc nồng độ, Những yếu tố này trở nên đặc biệt quan trọng ở bệnh nhân hội chứng ruột ngắn chỉ còn hỗng tràng.
Ngược lại với hỗng tràng, hồi tràng có các điểm nối gian bào chặt chẽ hơn dẫn đến lượng nước và natri ít hơn. Trong hồi tràng, sự vận chuyển tích cực của natri clorua cho phép tái hấp thu chất lỏng đáng kể và khả năng cô đặc các chất bên trong. Hồi tràng xa cũng là vị trí chính của sự hấp thụ muối mật và B12 qua trung gian chất mang. Hồi tràng và đại tràng gần sản xuất một số hormone bao gồm peptit giống glucagon. 1 và 2 và peptit YY có chức năng điều hòa vận chuyển/nhu động (ví dụ, hiện tượng phanh hỗng tràng và hồi tràng) và các đặc tính của ruột. Lợi ích của van hồi tràng trong việc làm chậm quá trình vận chuyển và ngăn chặn sự trào ngược của các chất trong ruột già vào ruột non vẫn còn tranh cãi vì lợi ích này có thể phản ánh việc giữ lại một chiều dài đáng kể của hồi tràng cuối.
5. Đại tràng
Đại tràng có tốc độ vận chuyển chậm nhất, các điểm nối giữa các tế bào chặt chẽ nhất và hiệu quả hấp thụ nước và natri cao nhất. Về sức khỏe, thường có 1 đến 1,5l/ngày chất lỏng đi vào ruột kết, nơi tất cả ngoại trừ khoảng 150 ml được tái hấp thu. Trong hội chứng ruột ngắn, ruột kết đóng một vai trò quan trọng trong việc cân bằng chất lỏng và điện giải với khả năng chứa và hấp thụ lên đến 6l mỗi ngày. Đại tràng mất hoàn toàn thường dẫn đến rối loạn dịch và điện giải. Ngoài khả năng phục hồi của ruột kết, quá trình lên men vi khuẩn của carbohydrate kém hấp thu thành axit béo chuỗi ngắn (SCFA) với sự hấp thụ tiếp theo ở ruột kết cung cấp thêm 10-15% nhu cầu năng lượng hoặc lên đến 1000 kcal mỗi ngày. Vì vậy, đại tràng trở thành một cơ quan quan trọng để hấp thụ chất lỏng và chất điện giải và để cứu vãn năng lượng trong hội chứng ruột ngắn.
6. Dạ dày và tuyến tụy
Cắt tử cung ồ ạt có liên quan đến tăng tiết dạ dày thoáng qua và tăng tiết có thể kéo dài đến 12 tháng sau phẫu thuật. Điều này có thể xảy ra do mất các hormone ức chế được tạo ra ở ruột gần (ví dụ, peptide ức chế dạ dày và peptide hoạt động ở ruột). Điều này làm tăng thể tích và giảm độ pH của dịch tiết đi vào HATT gần, có khả năng làm trầm trọng thêm tình trạng mất dịch và dẫn đến các biến chứng đường tiêu hóa và suy giảm chức năng của các enzym tiêu hóa, góp phần thêm vào chứng khó tiêu chất béo.
Việc sử dụng các thuốc kháng tiết bao gồm thuốc ức chế bơm proton hoặc thuốc đối kháng thụ thể histamin 2 làm giảm tiết dịch vị, ngăn ngừa các biến chứng dạ dày và có thể dẫn đến cải thiện tiêu hóa và hấp thu. Mặc dù một số bệnh nhân hội chứng ruột ngắn bị cắt bỏ HATT gần rộng có thể mất vị trí tổng hợp secrettin và cholecystokinin-pancreozymin (CCK-PZ) dẫn đến giảm tiết dịch mật, đa số có cắt bỏ HATT xa rộng rãi và chứng tỏ sự bài tiết bình thường của những chất này. Cắt bỏ> 100cm đoạn cuối hồi tràng làm giảm tái hấp thu axit mật vào tuần hoàn ruột, dẫn đến giảm lượng muối mật, cuối cùng vượt quá khả năng tổng hợp thay thế đầy đủ của gan. Sự thiếu hụt axit mật này dẫn đến suy giảm sự hình thành micelle và tiêu hóa chất béo, biểu hiện trên lâm sàng là thiếu hụt vitamin tan trong mỡ và tăng tiết mỡ. Ngoài ra, sự xâm nhập của axit mật ăn da vào ruột kết gây ra sự tiết dịch ròng vào ruột kết và tăng tốc độ nhu động của đại tràng làm tăng lượng phân.
7. Thích nghi đường ruột
Sự thích nghi của ruột là quá trình sau khi đã cắt bỏ ruột, phần ruột còn lại sẽ trải qua những thay đổi vi mô và vĩ mô để đáp ứng các kích thích bên trong cũng như bên ngoài để khả năng hấp thụ của nó được tăng lên. Những chất dinh dưỡng tại đường ruột rất quan trọng trong việc thúc đẩy phản ứng thích ứng.
Sự thích nghi sẽ xảy ra trong hai năm đầu tiên sau khi cắt bỏ ruột. Tùy thuộc vào mức độ và vị trí của ruột bị loại bỏ cũng như những thành phần dinh dưỡng của chế độ ăn thì những thay đổi về cấu trúc, chức năng thích ứng có thể xảy ra. Những người bị cắt hỗng tràng đoạn cuối thường ít hoặc không thích ứng và đại tràng cũng trải qua những thay đổi thích nghi sau khi cắt bỏ ruột lớn.
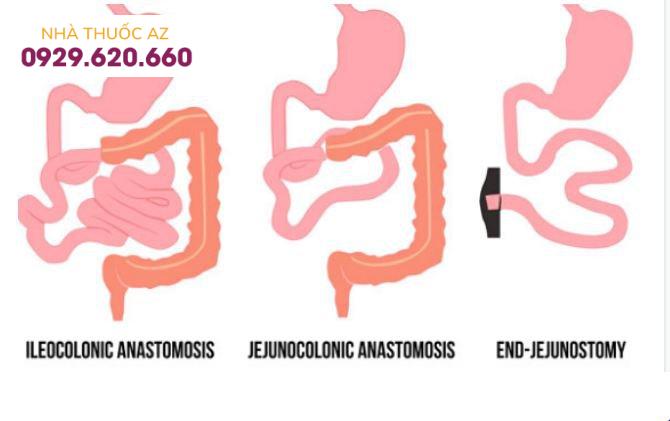
Các loại hội chứng ruột ngắn sau phẫu thuật
8. Xác định giải phẫu ruột còn lại và ảnh hưởng của nó đến kết quả
Phạm vi lớn của chiều dài SB từ khoảng 300 đến 800 cm ở người lớn, nhấn mạnh tầm quan trọng của việc xác định chiều dài và đoạn ruột non còn lại sau bất kỳ ca cắt bỏ nào. Chiều dài và vùng của HATT còn lại và sự hiện diện của thậm chí một phần ruột kết là những yếu tố quan trọng ảnh hưởng đến kết quả của bệnh nhân hội chứng ruột ngắn. Việc thiết lập một ước tính chính xác về chiều dài ruột thường khó khăn vì các báo cáo phẫu thuật thường ghi lại số lượng ruột được loại bỏ hơn là số lượng còn lại. Chiều dài SB cũng có thể được ước tính trên một loạt SB cản quang bari, điều này cũng có thể hữu ích để mô tả các đặc điểm cấu trúc khác như sự hiện diện của giãn ruột.
Gần đây, chụp cắt lớp vi tính (CT) ruột bằng tái tạo ba chiều và tính toán chiều dài SB đã được chứng minh là cung cấp thông tin tương tự. Tuy nhiên, tầm quan trọng của độ dài ruột non còn lại trong việc xác định kết quả lâm sàng ở bệnh nhân hội chứng ruột ngắn. Yếu tố quyết định cuối cùng của mức độ nghiêm trọng hội chứng ruột ngắn và kết quả cuối cùng là khối lượng quan trọng của biểu mô hấp thụ chức năng của ruột còn lại.
Do có sự khác biệt về khả năng thích nghi nên những người có tàn dư hồi tràng có tiên lượng tốt hơn những người chỉ còn sót lại hỗng tràng. Ở người lớn, cắt bỏ hồi tràng cuối > 60cm thường yêu cầu thay thế vitamin B12, trong khi cắt bỏ > 100cm dẫn đến gián đoạn tuần hoàn ruột dẫn đến thiếu muối mật và kém hấp thu chất béo. Việc cắt bỏ hồi tràng trên diện rộng cũng dẫn đến quá trình vận chuyển đường tiêu hóa nhanh hơn, một phần là do giảm các hormone điều chỉnh quá trình vận chuyển ruột. Sự hiện diện của ruột kết đã được chứng minh là có lợi trong hội chứng ruột ngắn nhờ khả năng hấp thụ nước, chất điện giải và axit béo, làm chậm quá trình vận chuyển ruột và kích thích sự thích nghi của ruột.
Tóm lại, những bệnh nhân hội chứng ruột ngắn được phẫu thuật cắt hỗng tràng nói chung là những bệnh nhân khó quản lý nhất và có nhiều khả năng phải hỗ trợ đường tiêm vĩnh viễn.
Để biết thêm các thông tin chi tiết, vui lòng liên hệ với Nhà thuốc AZ theo số hotline 0929 620 660 hoặc truy cập vào website: https://nhathuocaz.com.vn