Hội chứng ruột ngắn (SBS) là một tình trạng suy giảm khả năng hấp thu có liên quan đến tần suất biến chứng cao. Hội chứng này thường không trở nên rõ ràng về mặt lâm sàng cho đến khi khoảng 3/4 ruột non (SB) được cắt bỏ.
Được biết do chiều dài SB rộng và khả năng bù trừ cho việc cắt bỏ ruột, định nghĩa của hội chứng ruột ngắn không nên chỉ dựa trên chiều dài của ruột còn lại. Thay vào đó, các chuyên gia về suy ruột đã đề xuất định nghĩa hội chứng ruột ngắn là một tình trạng do phẫu thuật cắt bỏ, khiếm khuyết bẩm sinh hoặc mất hấp thu liên quan đến bệnh tật, đặc trưng bởi không có khả năng duy trì cân bằng protein, năng lượng, chất lỏng, chất điện giải hoặc vi chất dinh dưỡng khi chế độ ăn uống bình thường. Tuy nhiên, sự hiện diện của ruột non còn lại <200cm thường được sử dụng để tạo điều kiện chẩn đoán trong lâm sàng.
1. Thích nghi đường ruột
Sự thích nghi của ruột là quá trình sau khi cắt bỏ ruột, theo đó phần ruột còn lại trải qua những thay đổi vĩ mô và vi mô để đáp ứng với nhiều loại kích thích bên trong và bên ngoài nhằm tăng khả năng hấp thụ. Các chất dinh dưỡng đường ruột có tầm quan trọng đặc biệt trong việc thúc đẩy phản ứng thích ứng, có lẽ bằng cách kích thích tuyến tụy tiết, tiêu hóa và tiết hormone ruột.
Sự thích nghi rất thay đổi và thường xảy ra trong hai năm đầu tiên sau khi cắt bỏ ruột ở người lớn. Cả những thay đổi về cấu trúc và chức năng thích ứng có thể xảy ra tùy thuộc vào mức độ và vị trí của ruột bị loại bỏ và các thành phần dinh dưỡng chế độ ăn. Hồi tràng có khả năng thích ứng cả về hình thái và chức năng, trong khi những người bị nối thông hỗng tràng chứng tỏ thích ứng với SB chức năng, còn những người bị cắt hỗng tràng đoạn cuối cho thấy rất ít hoặc không thích ứng. Đại tràng dường như cũng trải qua những thay đổi thích nghi sau khi cắt bỏ ruột lớn.
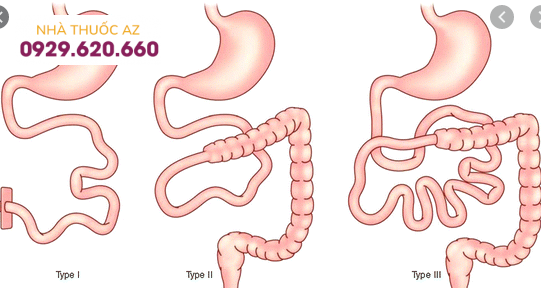
Hình ảnh minh hoạ hội chứng ruột ngắn
2. Các biến chứng của hội chứng ruột ngắn
Một loạt các rối loạn có thể làm phức tạp thêm quá trình của bệnh nhân với hội chứng ruột ngắn. Những biến chứng này có thể là do bệnh lý có từ trước, giải phẫu và sinh lý ruột bị thay đổi, hoặc các phương thức điều trị bao gồm dinh dưỡng ngoài đường tiêu hoá và ống thông tĩnh mạch trung tâm liên quan. Các biến chứng liên quan đến giải phẫu ruột thay đổi sẽ được thảo luận dưới đây. Các biến chứng về chất lỏng, điện giải và vi chất dinh dưỡng sẽ được thảo luận trong các bài viết sau của loạt bài này.
2.1 Bệnh thận Oxalate
Bệnh thận mãn tính và sỏi thận canxi oxalat có thể làm phức tạp diễn tiến của hội chứng ruột ngắn ở những người có đoạn ruột kết, đôi khi dẫn đến suy thận không hồi phục. Thông thường, oxalat trong chế độ ăn uống liên kết với canxi trong dạ dày và bài tiết qua phân. Ở những bệnh nhân hội chứng ruột ngắn sẽ kém hấp thu chất béo và liên tục ở ruột kết, canxi ưu tiên liên kết với các axit béo không được hấp thụ trong lòng mạch để oxalat tự do đi vào ruột kết để được hấp thụ vào máu, sau đó được lọc bởi thận.
Giảm sự phân hủy oxalat của vi khuẩn do giảm các chất tạo thành Oxalobacter trong ruột kết của bệnh nhân hội chứng ruột ngắn cũng góp phần. Hơn nữa, citrate thường ngăn chặn quá trình tạo mầm, bước đầu tiên trong quá trình hình thành sỏi thận. Hạ canxi niệu thường gặp ở những bệnh nhân kém hấp thu và được cho là do sự hao hụt bicarbonat trong phân. Trong thận, oxalat liên kết với canxi dẫn đến sỏi thận oxalat và nguy cơ mắc bệnh thận tắc nghẽn tiến triển. Để giảm nguy cơ biến chứng này, việc điều chỉnh tình trạng mất nước là điều quan trọng hàng đầu trong khi sử dụng bổ sung canxi citrate, cùng với hạn chế chất béo và thực phẩm chứa oxalate. Công dụng lâm sàng của việc bổ sung Oxalobacter formigenes để tăng sự phá hủy oxalat hoặc cholestyramine, gắn kết oxalat vẫn còn được thiết lập. Bệnh sỏi thận do urat cũng tương đối phổ biến ở bệnh nhân hội chứng ruột ngắn bị cắt hậu môn và có liên quan đến tình trạng mất nước mãn tính.
2.2 Bệnh xương chuyển hóa
Nhuyễn xương, loãng xương và cường cận giáp thứ phát có thể xảy ra ở bệnh nhân hội chứng ruột ngắn do hậu quả của dinh dưỡng ngoài đường tiêu hoá, thay đổi giải phẫu ruột gây kém hấp thu các chất dinh dưỡng vĩ mô và vi lượng (đặc biệt là vitamin D), sử dụng thuốc (ví dụ corticosteroid để điều trị một bệnh tiềm ẩn) và các yếu tố cơ bản khác của bệnh nhân như giới tính, dân tộc, kích thước cơ thể và phơi nắng không đủ.
Cần tiến hành đánh giá mật độ xương ở tất cả bệnh nhân hội chứng ruột ngắn và lặp lại 2-3 năm một lần, hàng năm ở bệnh nhân loãng xương. Việc xác định bệnh xương đáng kể nên dẫn đến đánh giá canxi, phốt pho, magiê, vitamin D (25-hydroxy vitamin D), tình trạng hormon tuyến cận giáp và sự hiện diện của nhiễm toan chuyển hóa. Ở những bệnh nhân điều trị dinh dưỡng ngoài đường tiêu hoá, việc đánh giá công thức dinh dưỡng ngoài đường tiêu hoá và các chất phụ gia được đảm bảo. Quản lý thông thường bao gồm tập thể dục, tiếp xúc với ánh sáng mặt trời, giảm thiểu việc sử dụng rượu và loại bỏ thuốc lá. Việc thay thế canxi, magiê và vitamin D và điều chỉnh tình trạng nhiễm toan chuyển hóa nên được thực hiện khi cần thiết. Do khả dụng sinh học rất kém của bisphosphonate, các thuốc tiêm tĩnh mạch được ưu tiên sử dụng trong hội chứng ruột ngắn. Khuyến khích nên tham vấn với bác sĩ nội tiết.
2.3 Rối loạn chức năng gan và sỏi mật
Các biến chứng gan mật bao gồm nhiễm mỡ, ứ mật và sỏi mật thường xảy ra ở bệnh nhân hội chứng ruột ngắn và do sự đóng góp của giải phẫu ruột bị thay đổi và dinh dưỡng ngoài đường tiêu hoá cần hỗ trợ. Vì lý do này, ‘bệnh gan liên quan đến suy ruột’ là thuật ngữ ưu tiên để mô tả những biến chứng trên. Nhiễm mỡ thường thấy ở người lớn trong khi ứ mật xảy ra nhiều hơn ở trẻ em, cả hai đều có thể tiến triển thành bệnh gan giai đoạn cuối. Các cơ chế cơ bản của sự phát triển nhiễm mỡ và ứ mật khác nhau mặc dù xảy ra sự chồng chéo. Việc cung cấp> 1 g / kg / ngày lipid đường tiêm và sự hiện diện của ứ mật mãn tính có liên quan đến sự phát triển của bệnh gan phức tạp. Đặc biệt ở những người có xét nghiệm gan xấu đi nhanh chóng, nhiễm trùng huyết nên được cân nhắc khi dùng thuốc, thực phẩm bổ sung, các chất độc khác, thiếu kích thích ruột, thay đổi chuyển hóa acid mật, phát triển quá mức vi khuẩn SB, tắc mật và mắc bệnh gan mãn tính bao gồm virus, rối loạn tự miễn dịch và chuyển hóa.
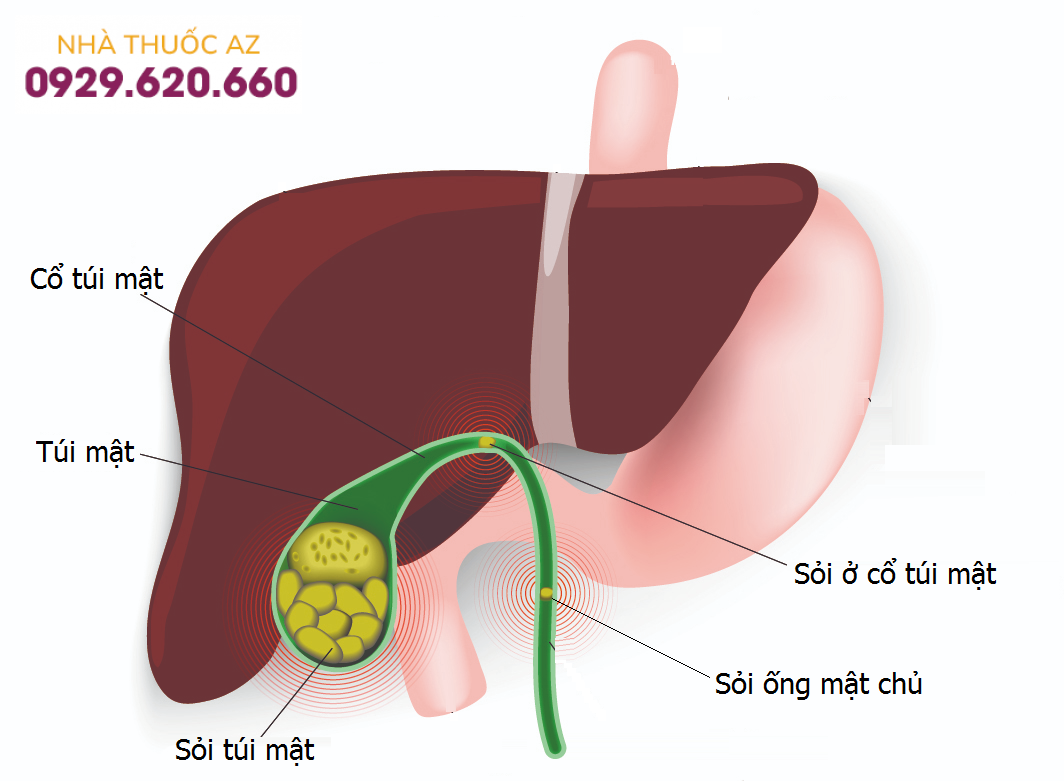
Bệnh nhân hội chứng ruột ngắn có nguy cơ mắc sỏi mật cao hơn người bình thường
Thành phần của dinh dưỡng ngoài đường tiêu hoá cũng nên được xem xét như dư thừa (hàm lượng năng lượng, dextrose, nhũ tương chất béo, methionine), thiếu hụt (choline, axit béo thiết yếu, carnitine, taurine, glutathione) và thời gian truyền (liên tục so với chu kỳ) có thể góp phần. Loại nhũ tương lipid (ví dụ: gốc đậu nành [Intralipid, Fresenius Kabi hoặc Liposyn, Abbott Laboratories], n-3 gốc dầu cá [Omegaven, Fresenius Kabi], kết hợp giữa đậu nành, triglycerid chuỗi trung bình, dầu ô liu và cá dầu [SMOF, Fresenius Kabi]) cũng có thể quan trọng. Tại Hoa Kỳ, hiện chỉ có nhũ tương lipid làm từ đậu tương được cung cấp trừ khi được phê duyệt theo đơn thuốc mới điều tra của Cục Quản lý Thực phẩm và Dược phẩm. Điều chỉnh nguyên nhân đã xác định hoặc thay đổi thành phần dinh dưỡng ngoài đường tiêu hoá hoặc lipid thường dẫn đến cải thiện các xét nghiệm gan. Công dụng lâm sàng của axit ursodeoxycholic có vẻ hạn chế trong bối cảnh này. Ở những người tiếp tục tiến triển, nên xem xét ghép ruột (có hoặc không ghép gan). Việc điều chỉnh nguyên nhân đã xác định hoặc sự thay đổi thành phần dinh dưỡng ngoài đường tiêu hoá hoặc lipid thường dẫn đến cải thiện các xét nghiệm gan. Công dụng lâm sàng của axit ursodeoxycholic có vẻ hạn chế trong bối cảnh này. Ở những người tiếp tục tiến triển, nên xem xét ghép ruột (có hoặc không ghép gan). Điều chỉnh nguyên nhân đã xác định hoặc thay đổi thành phần dinh dưỡng ngoài đường tiêu hoá hoặc lipid thường dẫn đến cải thiện các xét nghiệm gan. Công dụng lâm sàng của axit ursodeoxycholic có vẻ hạn chế trong bối cảnh này. Ở những người tiếp tục tiến triển, nên xem xét ghép ruột (có hoặc không ghép gan).
Sỏi mật, thường là sỏi cholesterol, xảy ra ở 40% người lớn bị hội chứng ruột ngắn, sự hình thành bùn mật thậm chí còn phổ biến hơn. Yếu tố chính góp phần tạo sỏi là nồng độ axit mật giảm do tuần hoàn gan ruột bị thay đổi dẫn đến tạo sỏi mật. Ứ trệ túi mật, liên quan đến giảm bài tiết cholecystokinin ở những người có lượng đường tiêu thụ hạn chế, cũng góp phần. Các biến chứng của sỏi mật dường như xảy ra phổ biến hơn ở bệnh nhân hội chứng ruột ngắn so với dân số chung. Do đó, cắt túi mật dự phòng đã được khuyến cáo ở bệnh nhân hội chứng ruột ngắn khi phẫu thuật bụng được tiến hành vì các lý do khác.
3. Sự phát triển quá mức của vi khuẩn ruột nhỏ
Sự phát triển quá mức của vi khuẩn ruột non (SBBO) dường như phổ biến ở bệnh nhân hội chứng ruột ngắn. Sự hiện diện của sự giãn nở ruột và sự thay đổi đường vận chuyển thường thấy ở hội chứng ruột ngắn cùng với các loại thuốc thường được sử dụng cho những bệnh nhân này (ví dụ, thuốc ức chế axit và thuốc chống co thắt) được cho là tạo điều kiện cho sự phát triển của SBBO. Trong một nghiên cứu nhi khoa hồi cứu gần đây, SBBO có liên quan chặt chẽ và độc lập với việc sử dụng dinh dưỡng ngoài đường tiêu hoá nhưng không liên quan đến tuổi, giới tính, chẩn đoán cơ bản, sự hiện diện của van hồi tràng hoặc sử dụng thuốc kháng acid. Mặc dù SBBO có thể có lợi ích tiềm năng về việc tăng cường khai thác năng lượng từ carbohydrate kém hấp thu, vi khuẩn dư thừa trong SB gây ra những thay đổi viêm và teo trong ruột làm suy giảm sự hấp thu, liên kết axit mật dẫn đến chất béo khó tiêu. Tiêu thụ vitamin B12 dẫn đến thiếu hụt, gây ra một số triệu chứng liên quan đến khí và làm nặng thêm tình trạng tiêu chảy dẫn đến giảm lượng đường uống và có khả năng làm tăng nguy cơ mắc IFALD, nhiễm trùng ống thông tĩnh mạch trung tâm và xuất huyết tiêu hóa mãn tính.
Một số hạn chế của các xét nghiệm được sử dụng để chẩn đoán SBBO tồn tại (ví dụ, thông thường nhất là hút SB với nuôi cấy vi khuẩn định lượng và xét nghiệm hơi thở hydro), điều này làm cho việc đảm bảo chẩn đoán SBBO trong hội chứng ruột ngắn trở nên khó khăn. Điều này đặc biệt như vậy với xét nghiệm hơi thở, do đến sự vận chuyển nhanh chóng trong ruột ngắn, làm cho khó phân biệt SB và sản xuất hydro ở ruột kết. Do đó, điều trị kháng sinh theo kinh nghiệm thường được cung cấp. Điều này có thể hợp lý trong bối cảnh của hội chứng ruột ngắn với khả năng SBBO cao, tuy nhiên, các mục tiêu điều trị cần phải được xác định rõ ràng với bản chất không đặc hiệu của các triệu chứng hiện có và các tác dụng phụ tiềm ẩn chi phí liên quan đến việc sử dụng thuốc kháng sinh. Có thể sử dụng nhiều loại thuốc kháng sinh phổ rộng bằng đường uống với thành công dựa trên sự cải thiện các triệu chứng. Việc sử dụng liên tục kháng sinh liều thấp trong hội chứng ruột ngắn có thể là cần thiết để giảm nguy cơ kháng kháng sinh, nên luân chuyển định kỳ loại kháng sinh đã sử dụng hoặc sử dụng loại kháng sinh kém hấp thu. Mặc dù bằng chứng từ các nghiên cứu được kiểm soát để hỗ trợ công dụng của chúng còn thiếu, nhưng các chiến lược khác để kiểm soát SBBO bao gồm hạn chế sử dụng các chất chống bài tiết và chống co thắt, hạn chế carbohydrate, súc ruột ngắt quãng bằng polyethylene glycol, sử dụng các tác nhân probiotic và hoạt động làm thon gọn ruột.
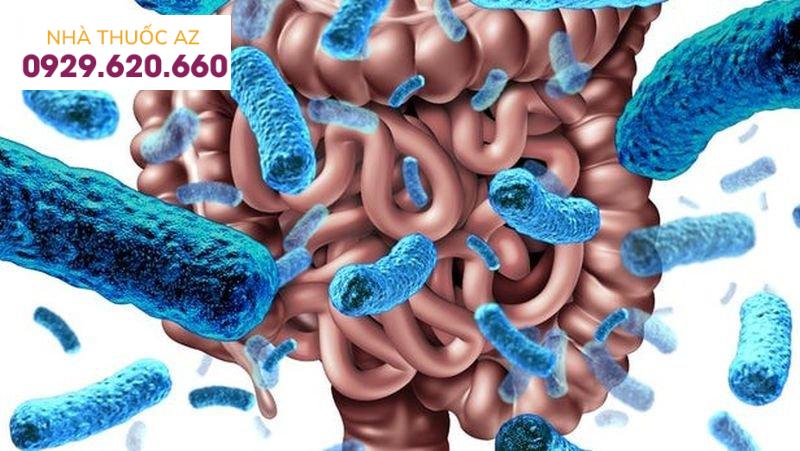
Người bệnh ruột ngắn thường gặp sự phát triển quá mức của vi khuẩn ruột non
Hội chứng ruột ngắn xảy ra ở khoảng 15% người lớn phẫu thuật cắt bỏ ruột, gần 75% là kết quả của một ca phẫu thuật lớn duy nhất và 25% còn lại do nhiều ca phẫu thuật. Khoảng 70% những người bị hội chứng ruột ngắn mới mắc phải cuối cùng có thể xuất viện. Báo cáo từ Mỹ và Pháp đã chứng minh tỷ lệ sống sót sau 2 năm và 5 năm của hội chứng ruột ngắn lần lượt là hơn 80% và 70%. Tỷ lệ sống thấp nhất ở nhóm phẫu thuật cắt hỗng tràng cuối và nhóm ruột non siêu ngắn (<30cm không có đại tràng). Sự phụ thuộc dinh dưỡng ngoài đường tiêu hoá ở 1, 2 và 5 năm gần đây được báo cáo lần lượt là 74%, 64% và 48 %.3 Trong phân tích đa biến, sự phụ thuộc dinh dưỡng ngoài đường tiêu hoá đã giảm với dấu hai chấm còn lại> 57% và chiều dài phần còn lại của SB> 75 cm. Trong nghiên cứu này, hơn 25% bệnh nhân cuối cùng cai sữa hoàn toàn khỏi dinh dưỡng ngoài đường tiêu hoá đã làm như vậy> 2 năm sau lần cắt ruột cuối cùng của họ. Các yếu tố khác ảnh hưởng đến khả năng sống sót trong hội chứng ruột ngắn bao gồm tuổi của bệnh nhân, quá trình bệnh chính, các bệnh đồng mắc, sự hiện diện của tắc ruột mãn tính và kinh nghiệm của đội ngũ quản lý bệnh nhân.2
Hội chứng ruột ngắn có liên quan đến bệnh tật và tử vong đáng kể, chất lượng cuộc sống giảm và chi phí chăm sóc sức khỏe cao. Do đó, khi có dấu hiệu khởi phát, người bệnh nên chủ động tới bệnh viện thăm khám để có những tư vấn chuyên sâu từ bác sĩ chuyên môn.
Để biết thêm các thông tin chi tiết, vui lòng liên hệ với Nhà thuốc AZ theo số hotline 0929 620 660 hoặc truy cập vào website: https://nhathuocaz.com.vn