Chi phí cho một ca ghép tạng (cụ thể là tim, gan, thận …) hiện nay là bao nhiêu? Bảo hiểm y tế có thể chi trả bao nhiêu phần trăm? Theo quy định của Luật Hiến tạng thì người hiến tạng nếu có bảo hiểm y tế thì có được thanh toán theo quy định không? Đang là vấn đề được nhiều người quan tâm
Dưới đây chúng tôi xin cung cấp đến quý bệnh nhân những thông tin cơ bản nhất và hữu hiệu nhất về Chi phí ghép gan. Nếu có bất cứ thắc mắc gì xin hãy vui lòng liên hệ với Nhà thuốc AZ theo số hotline 0929.620.660 hoặc truy cập nhathuocaz.com.vn để được các Dược sĩ Đại học tư vấn một cách nhiệt tình, chính xác và nhanh chóng nhất.
Chi phí ghép gan là bao nhiêu?
Chi phí ghép gan là một vấn đề mà nhiều bệnh nhân mắc bệnh gan cần ghép gan để đem lại sự sống cũng như kéo dài thời gian sống.
Gói toàn bộ chi phí được bảo hiểm y tế chi trả trong trường hợp ghép tạng không được đề cập, nhưng chi phí được bảo hiểm y tế chi trả khác nhau giữa các cơ sở.
Đặc biệt:
-Chi phí cho một ca ghép tim hiện nay khoảng 1 tỷ đồng.
-Chi phí cho một ca ghép gan hiện nay khoảng 1,5 tỷ đồng.
-Các ca cấy ghép thận hiện có giá từ 300 triệu đến 500 triệu đồng.
Chỉ định ghép gan trong trường hợp nào?
Các Chỉ Định Ghép Gan Hiện Tại: Việc xây dựng các tiêu chí lựa chọn ghép gan phải đáp ứng hai điều kiện: sống sót sau ghép ít nhất 1 năm và chất lượng cuộc sống có thể chấp nhận được. Năm 2003, 5563 ca ghép gan được thực hiện tại Hoa Kỳ cho bảy nhóm bệnh có xơ gan (39%). Rượu (15%). Ung thư gan (8%); Suy gan cấp (7%); Viêm teo đường mật bẩm sinh (5%); Viêm đường mật xơ cứng nguyên phát (4%); Nguyên nhân khác (22%). Hiện nay, ghép gan được chỉ định cho các bệnh sau.
- Bệnh gan do rượu: Ghép gan được thể hiện ở 3 trạng thái (Child-Pugh> 7; tiền sử chảy máu do tăng áp lực tĩnh mạch cửa hoặc viêm phúc mạc nguyên phát). Các yếu tố cần xem xét: 6 tháng trước khi cấy ghép, nghề nghiệp hiện tại của bệnh nhân, tình trạng gia đình, khả năng trở lại làm việc sau khi cấy ghép, và khả năng tái phát.
- Viêm gan siêu vi (B, C): Chỉ định ghép gan khi suy gan không còn bù (điểm Child-Pugh-Turcott> 7; viêm phúc mạc nguyên phát; cổ chướng bụng không đáp ứng với điều trị y tế; chảy máu) Nội khoa Chảy máu đường tiêu hóa và điều trị xơ cứng do tăng áp lực tĩnh mạch cửa tái phát không đáp ứng với điều trị).
- Xơ gan mật (xơ gan mật nguyên phát, viêm đường mật xơ cứng nguyên phát, viêm gan tự miễn…): Chỉ định nếu tiên lượng bệnh trong vòng 1 năm không được ghép gan. Tiêu chuẩn bao gồm: các triệu chứng lâm sàng của suy gan mất bù (bệnh não gan, báng bụng, xuất huyết tiêu hóa do tăng áp lực tĩnh mạch cửa, viêm phúc mạc tiên phát). Các biến chứng của bệnh gan (đau xương, hội chứng gan phổi, suy giảm nhận thức, ung thư gan, rung giật cơ); sinh hóa (albumin máu <30 g / l; bilirubin> 100 µmol / l).
- Ung thư gan: Chỉ định ghép gan đối với ung thư biểu mô tế bào gan nguyên phát theo tiêu chuẩn của Milan (1990) bao gồm: 1 khối u gan nhỏ hơn 5 cm hoặc 3 khối u gan có kích thước đến 3 cm. Gần đây, có những tiêu chuẩn cho UCSF 2001 (Đại học California, San Francisco) rộng hơn Milan. Có một khối u gan nhỏ hơn 6,5 cm hoặc ít hơn ba khối u gan với kích thước tối đa 4,5 cm trở xuống và không có đường kính với tổng số 3 khối. 8 cm trở lên.
- Suy gan cấp: Hôn mê gan xảy ra 8 tuần sau khi các triệu chứng xuất hiện ở những bệnh nhân không mắc bệnh gan trước đó. Độc tính của parasetamon là nguyên nhân phổ biến của suy gan cấp, sau đó là căn nguyên do virus. Những bệnh nhân được chẩn đoán suy gan cấp có thể hồi phục hoàn toàn và việc ghép gan không cần chỉ định và cần được theo dõi cẩn thận. Chỉ định ghép gan theo Bismuth (1987): Yếu tố V <20% bệnh não gan. Chỉ định của bệnh viện King’s College (1989): Suy gan do paracetamol (pH <7,3 hoặc PT> 100 ” + creatinin> 300 µmol / l + hôn mê độ III, IV). Suy gan khác (PT> 100 ” hoặc tuổi <10 hoặc> 40 + PT> 50 ” + bil> 300 mol / L + thời gian từ vàng da đến hôn mê> 7 ngày + viêm gan không rõ nguyên nhân)
- Các chỉ định khác: ung thư ống mật (trong gan, ngoài gan), di căn gan, rối loạn chuyển hóa gan (bệnh Wilson, thiếu α1 antitrypsin, nhiễm sắt di truyền), bệnh mạch máu gan (hội chứng Budd-Chiari, tĩnh mạch gan, huyết khối, v.v.)
Quy trình của phương pháp ghép gan
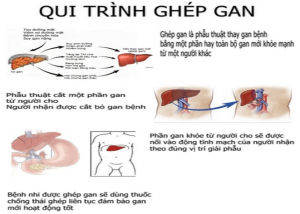
Nếu sức khỏe bệnh nhân không tốt, bác sĩ có thể yêu cầu nhập viện để theo dõi. Bệnh nhân sẽ được kiểm tra và thực hiện các xét nghiệm cần thiết, có tính đến các yếu tố sau:
- Tình trạng sức khỏe và cả các thuốc bạn đang dùng
- Thói quen (ví dụ như uống rượu, sử dụng ma túy, hút thuốc)
- Gia đình và hệ thống hỗ trợ
Không phải tất cả bệnh nhân đến trung tâm ghép gan đều có thể được ghép. Bạn sẽ được đánh giá về các tình trạng cấy ghép gan cụ thể:
- Bạn bị bệnh gan nặng mà dùng thuốc không hiệu quả?
- Không có vấn đề nghiêm trọng về tim hoặc phổi. Nếu mắc bệnh phổi tắc nghẽn mãn tính cần theo dõi và chú ý
- Tầm soát các bệnh ung thư khác (ngoài ung thư gan)
- Không uống rượu bia, sử dụng các chất kích thích
- Sẵn sàng dùng thuốc suốt đời sau phẫu thuật
Ghép gan được chỉ định nếu bệnh nhân đáp ứng đủ các điều kiện trên. Hầu hết những người được ghép gan đều nhận được gan do người thân và bạn bè hiến tặng. Ví dụ, cha mẹ có thể hiến một phần gan của mình cho con cái, và con cái đã trưởng thành có thể hiến gan cho cha mẹ, anh chị em của mình. Đối với những người hiến tặng còn sống, những điều sau đây cũng cần được đánh giá:
- Khớp nhóm máu (ABO, Rh) với bệnh nhân
- Không bị viêm gan B, HIV hoặc bệnh ung thư
- Chụp CT: Ước tính thể tích của gan và các phần gan trái và phải. (Phần gan còn lại sau khi hiến ít nhất phải bằng 40% lá gan ban đầu). Không có bất thường giải phẫu đáng kể ở động mạch gan, tĩnh mạch cửa hoặc tĩnh mạch gan.
- Chụp cộng hưởng từ: ước lượng mỡ gan (<10-15%), dựng hình cây mật.
Sau khi phẫu thuật, cả người cho và người nhận gan cần được theo dõi trước khi trở về nhà. Đối với người hiến tặng, thời gian theo dõi thông thường là khoảng 10 ngày sau phẫu thuật. Đối với người nhận, thời gian theo dõi trung bình là 30 ngày. Bác sĩ sẽ làm các xét nghiệm thường xuyên để đảm bảo lá gan mới của bạn đang hoạt động bình thường. Những người đã được ghép gan nên dùng thuốc chống thải ghép trong suốt phần đời còn lại của họ để giúp cơ thể chấp nhận lá gan mới. Thông thường, hệ thống miễn dịch giữ cho con người khỏe mạnh bằng cách tấn công những kẻ xâm lược nước ngoài, vì vậy hệ thống miễn dịch có xu hướng từ chối các mảnh ghép. Do đó, hệ thống miễn dịch phải được ức chế để tránh sự phát triển của sự đào thải mới ở gan.
Sau ghép gan biến chứng có thể xảy ra là gì?
- Biến chứng: Chảy máu (khoang trong ổ bụng do tổn thương các mạch máu lớn hoặc vết mổ). Nhiễm trùng: viêm phổi, nhiễm trùng đường tiết niệu hoặc vết mổ: suy giảm miễn dịch, kết hợp với áp xe tồn lưu …; suy gan cấp: nguy cơ thải ghép cấp của lọc máu, trao đổi huyết tương. Đào thải mãn tính, suy thận mãn tính. Hẹp ống mật, tắc động mạch gan hoặc tĩnh mạch, hẹp cửa hoặc huyết khối. Các biến chứng do sử dụng thuốc thải ghép. Biến chứng phẫu thuật: tắc ruột, thoát vị vết mổ, viêm phổi, huyết khối tĩnh mạch sâu.
- Ngoài các biến chứng có thể xảy ra ở trên, có thể có các vấn đề khác. Đau bụng: Đau vết mổ và vết mổ trong. Đi tiêu chậm: chướng bụng, đầy hơi, chậm đi tiêu. Có thể xảy ra tràn dịch màng phổi phản ứng. Dịch tiết trong ổ bụng do cổ trướng hoặc rỉ mật sau phẫu thuật. Nhiễm trùng cơ hoành, áp xe. Huyết khối tĩnh mạch sau khi nằm lâu …
Hầu hết những người đã được ghép gan có thể phục hồi sau phẫu thuật và trở lại làm việc và hoạt động bình thường. Tuy nhiên, một số người gặp vấn đề ngay sau khi phẫu thuật hoặc nhiều năm sau đó.
- Đào thải gan mới: Một số bệnh nhân đang dùng thuốc ức chế đào thải nhưng không thể tiếp nhận gan mới.
- Bệnh gan tái phát: Có một số bệnh gan có thể tái phát sau khi cấy ghép
- Tác dụng phụ của thuốcchống đào thải: Thuốc này có tác dụng phụ ngắn hạn. Ví dụ, thuốc làm tăng nguy cơ bị nhiễm trùng. Thuốc này cũng có tác dụng phụ lâu dài. Ví dụ, thuốc có thể làm tăng nguy cơ mắc một số loại ung thư
Hồi phục sau ghép gan
Sau khi ghép gan, bệnh nhân cần chăm sóc bộ phận mới ghép bao gồm thay đổi lối sống hợp lý, tập thể dục thường xuyên, duy trì chế độ ăn uống lành mạnh, dùng thuốc và tái khám. Giám sát thường xuyên.
Trước khi bệnh nhân xuất viện, một nhóm nhân viên y tế cấy ghép, chuyên gia dinh dưỡng và các chuyên gia y tế khác tại Bệnh viện sẽ liên lạc và giáo dục bệnh nhân và những người thân yêu của cô ấy. Chăm sóc sau ghép gan.
Khám sức khỏe ngoại trú
Bệnh nhân nên được khám ít nhất hai lần một tuần trong hai tháng đầu sau khi xuất viện. Điều này cho phép các bác sĩ chuyên khoa kiểm tra tình trạng của bệnh nhân và theo dõi sự hồi phục của bệnh nhân. Đối với các trường hợp ghép tạng, nguy cơ đào thải cao nhất trong vòng 60 ngày đầu sau khi ghép, vì vậy, việc tái khám định kỳ của bác sĩ chuyên khoa là rất quan trọng. Sau hai tháng đầu, tần suất thăm khám sẽ được điều chỉnh dựa trên chẩn đoán của bác sĩ.
Thuốc chống đào thải
Người ghép gan phải dùng thuốc thải ghép suốt đời. Những loại thuốc này, còn được gọi là thuốc ức chế miễn dịch, giúp ngăn cơ thể bệnh nhân từ chối gan mới được cấy ghép. Một hệ thống miễn dịch khỏe mạnh có thể nhận ra lá gan mới được cấy ghép như một nhân tố “ngoại trú” và tấn công các cơ quan. Các chất ức chế từ chối có thể làm suy yếu hệ thống miễn dịch và ngăn nó tấn công các cơ quan mới được cấy ghép, nhưng chúng cũng có thể làm tăng nguy cơ nhiễm trùng.
Điều quan trọng là phải uống thuốc ức chế từ chối theo chỉ định của bác sĩ vào cùng một thời điểm mỗi ngày. Nếu bỏ lỡ, bệnh nhân nên thông báo cho nhà cung cấp dịch vụ chăm sóc sức khỏe để được tư vấn về thời điểm dùng liều tiếp theo. Bệnh nhân không được dùng thêm thuốc ức chế thải ghép để bù cho liều đã quên.
Bệnh nhân đang dùng thuốc ức chế đào thải không nên ăn một số loại thực phẩm như bưởi và nho. Những điều này có thể ảnh hưởng đến hiệu quả của thuốc ức chế miễn dịch. Tương tự, bệnh nhân không nên dùng các loại thuốc mới, bao gồm cả thuốc truyền thống hoặc thuốc mua tự do, mà không thông báo cho bác sĩ hoặc nhà cung cấp dịch vụ chăm sóc sức khỏe của họ, vì chúng có thể ảnh hưởng đến sự hấp thu. Thuốc ức chế thải ghép của bệnh nhân. Bệnh nhân cũng nên thông báo cho nha sĩ, bác sĩ hoặc bác sĩ phẫu thuật của họ về việc sử dụng chất ức chế đào thải này trước khi tiến hành các thủ thuật nha khoa hoặc y tế.
Biết tình trạng đào thải và lây nhiễm
Thuốc ức chế thải ghép giúp ngăn chặn việc đào thải các cơ quan được cấy ghép, nhưng chúng vẫn có thể xảy ra trong một số trường hợp. Tuy nhiên, sự đào thải có thể được khắc phục nếu các dấu hiệu được phát hiện sớm và điều trị.
Dấu hiệu đào thải:
- Sốt
- Nước tiểu có màu nâu và sẫm
- Đôi măt mau vang
- Vàng da (vàng da và mắt)
- Phân nhạt màu hoặc là có màu đất sét
- Ớn lạnh, đau đớn, mệt mỏi không rõ lý do
Ngoài nguy cơ đào thải nội tạng, bệnh nhân ghép gan cần đề phòng các bệnh nhiễm trùng. Đặc biệt, các loại thuốc từ chối do bệnh nhân sử dụng làm giảm khả năng chống lại nhiễm trùng của cơ thể. Bệnh nhân nên thực hành vệ sinh cá nhân đúng cách và thực hiện các biện pháp phòng ngừa để giảm nguy cơ nhiễm trùng, đặc biệt là trong mùa lạnh và cúm, chẳng hạn như tránh các khu vực đông người. Rửa tay thường xuyên và tránh tiêm vắc xin mới cũng có thể giúp ngăn ngừa nhiễm trùng. Sau khi xuất viện, bệnh nhân cần kiểm tra nhiệt độ hai lần mỗi ngày trong tháng đầu tiên và liên hệ với nhân viên y tế để phối hợp cấy ghép nếu có những biểu hiện sau:
- Sốt
- Các đốm đỏ hoặc trắng trên lưỡi hoặc miệng
- Vết thương hở bị đỏ, sưng tấy hoặc tiết dịch có mùi hôi
- Ho dai dẳng không khó thở
- Các triệu chứng giống như cúm
- Đau và rát khi đi tiểu
- bệnh tiêu chảy
Dinh dưỡng sau khi ghép gan
Trước khi xuất viện, chuyên gia dinh dưỡng tư vấn cho bệnh nhân cách duy trì chế độ ăn uống lành mạnh và cân bằng để giúp cơ thể mau lành và ngăn ngừa nhiễm trùng. Tùy theo tình trạng bệnh của bệnh nhân mà bác sĩ chỉ định chế độ ăn kiêng đặc biệt. Bệnh nhân ghép gan cần duy trì cân nặng hợp lý. Tăng cân và béo phì có thể làm hỏng lá gan mới được cấy ghép và làm tăng nguy cơ mắc các bệnh mãn tính như huyết áp cao và bệnh tim.
Hệ thống miễn dịch bị suy yếu bởi các loại thuốc đào thải, vì vậy điều quan trọng là phải thực hành xử lý thực phẩm an toàn để ngăn ngừa nhiễm trùng do ngộ độc thực phẩm. Các bác sĩ dinh dưỡng và y tá tư vấn cho bệnh nhân cách xử lý thực phẩm an toàn và những thực phẩm họ cần lưu ý.
Bạn nên cẩn thận:
- Rửa tay trước và sau khi xử lý thực phẩm
- Tránh ăn thức ăn sống hoặc nấu chưa chín, đặc biệt là thịt, động vật có vỏ, hải sản và trứng
- Rửa tất cả trái cây và rau trước khi nấu và ăn
- Tránh ăn thức ăn từ quầy salad, tiệc đứng hoặc dùng chung với người khác do có thể bị lây nhiễm bệnh từ người khác và nhiệt độ thức ăn nguy hiểm
- Tránh sử dụng sữa và pho mát chưa tiệt trùng
- Giảm lượng muối và đường
- Cố gắng uống khoảng 2 lít nước sôi mỗi ngày
- Tránh ăn thức ăn chế biến sẵn trong môi trường không đảm bảo vệ sinh
Các hoạt động thường xuyên sau khi cấy ghép gan
- Tập thể dục – Bệnh nhân cần trở lại tập thể dục để duy trì cân nặng và sức khỏe thể chất. Tuy nhiên, nên tránh lái xe trong vòng 6 tuần sau khi cấy ghép và các hoạt động vận động quá sức ở vùng bụng trong ít nhất 2 tháng sau khi phẫu thuật, chẳng hạn như nâng vật nặng hoặc ngồi lên.
- Tiếp xúc với ánh nắng mặt trời – Những bệnh nhân ghép gan có nguy cơ phát triển ung thư da cao hơn khi tiếp xúc với ánh sáng mặt trời. Sử dụng kem chống nắng có chỉ số chống nắng (SPF) từ 30 trở lên, mặc áo dài tay và đội mũ nếu bạn định ở ngoài trời trong thời gian dài. Bệnh nhân cũng cần phải kiểm tra da thường xuyên để phát hiện các đốm và phát triển bất thường trên da.
- Đi du lịch – Ngoại trừ việc trở về nhà, bệnh nhân nên tránh đi du lịch trong 6 tháng đầu tiên sau khi ghép gan. Vì bệnh nhân ghép gan có thể bị tăng nguy cơ nhiễm trùng ở một số quốc gia, các chuyên gia y tế phối hợp cấy ghép sẽ tư vấn cho bệnh nhân những khu vực cần tránh.
- Kế hoạch hóa gia đình-Bệnh nhân có thể tiếp tục quan hệ tình dục trong vòng vài tháng sau khi cấy ghép, nhưng bệnh nhân nữ ghép gan nên đợi ít nhất một năm sau khi cấy ghép nếu họ muốn mang thai. Bệnh nhân dùng thuốc ức chế thải ghép nên hỏi ý kiến bác sĩ trước khi cho con bú.
- Rượu – Bệnh nhân ghép gan nên tránh rượu càng nhiều càng tốt. Rượu được xử lý bởi gan và có hại cho gan mới cấy ghép.
- Vật nuôi-Người nhà bệnh nhân có thể nuôi nhốt vật nuôi, nhưng tránh tiếp xúc với phân và nước tiểu vật nuôi, đặc biệt là phân chim. Phân động vật có thể chứa vi sinh vật có thể gây nhiễm trùng nghiêm trọng ở bệnh nhân suy giảm miễn dịch.
- Kiểm tra hàng năm – Ngoài các biến chứng của gan mới ghép, bệnh nhân ghép gan còn dễ mắc các bệnh lý khác do hệ thống miễn dịch suy yếu. Vì vậy, bệnh nhân ghép gan cần được khám sức khỏe chi tiết hàng năm để bác sĩ điều trị có thể theo dõi và quản lý sức khỏe bệnh nhân một cách hợp lý.
Chăm sóc bệnh nhân sau ghép gan
Thông thường, bạn có thể xuất viện một tháng sau khi ghép gan, nhưng cần thực hiện các xét nghiệm, kiểm tra thường xuyên trong vòng 1 đến 3 tháng đầu để điều chỉnh thuốc ức chế thải ghép và sử dụng thuốc dự phòng. Bệnh nhân có thể trở lại làm việc (không phải làm việc nặng nhọc). Lúc này, người bệnh không cần chăm sóc y tế gì thêm, chỉ cần chú ý trong sinh hoạt. Nó liên quan nhiều đến vấn đề ăn uống, sinh hoạt và mỗi bệnh nhân có những lưu ý riêng. Có thể tóm tắt một số điểm chính như sau:
-Tránh bia rượu, thuốc lá.
-Có thể hạn chế ăn hoa quả trong 3-6 tháng đầu bằng ăn chín, uống sôi, thức ăn giàu đạm, vitamin. Sau đó, bạn có thể ăn bưởi nhưng không được ăn bưởi (ảnh hưởng đến quá trình chuyển hóa chất ức chế đào thải).
Tránh đám đông và những nơi không khí lưu thông kém.
Tránh tiếp xúc với những người bị bệnh truyền nhiễm (ngay cả bệnh cúm đơn thuần). Vui lòng đeo khẩu trang khi ra ngoài.
– Uống thuốc kháng sinh trước các thủ thuật như lấy cao răng.
-Rửa tay thường xuyên bằng xà phòng diệt khuẩn
-Bảo vệ làn da của bạn với kem chống nắng và mặc kem chống nắng
-Bạn cần nắm rõ các triệu chứng nhiễm trùng và đào thải để có thể điều trị kịp thời.
-Thực hành tình dục an toàn.
Sử dụng thuốc chống côn trùng có chứa DEET hoặc picaridin
-Thực hiện khám sức khỏe định kỳ theo hướng dẫn.
+ Nam: Nội soi đại tràng, khám tiền liệt tuyến.
+ Nữ: Nội soi đại tràng, tự khám vú hàng tháng, khám phụ khoa hàng năm.
Bệnh nhân ghép gan có được bảo hiểm y tế không
Đối với ghép tạng, hiện nay BHYT có chi trả gần 100 triệu đồng cho mỗi ca bao gồm thuốc, chi phí phẫu thuật, vật tư y tế cho việc ghép tạng. BHYT không thanh toán các chi phí phát sinh từ người hiến như xét nghiệm người hiến, phẫu thuật lấy tạng, bồi dưỡng, chi phí bảo quản tạng để ghép, chăm sóc sức khỏe, điều trị cho người hiến, … Chi phí cho một ca phẫu thuật ghép tim là khoảng một tỷ đồng, ghép gan khoảng 1,5 tỷ đồng, ghép thận khoảng 300 – 500 triệu đồng. Người bệnh sau khi tiến hành ghép tạng phải uống thuốc chống thải ghép suốt đời. BHYT chi trả thuốc chống đào thải sau ghép tạng trong khoảng 8 – 10 triệu đồng một tháng.
Sau khi bệnh nhân được ghép gan ổn định thường được cho ra viện, điều trị ngoại trú thuốc chống thải ghép, tùy vào tình trạng bệnh và đáp ứng với thuốc của mỗi bệnh nhân mà có liều thuốc chống thải ghép khác nhau. Trung bình mỗi tháng khoảng 10 đến 15 triệu đồng tiền thuốc chống thải ghép, tuy nhiên khoản thuốc này được bảo hiểm y tế thanh toán theo phần trăm hưởng bảo hiểm y tế. Ví dụ bệnh nhân hưởng BHYT 80% thì mỗi tháng khoản tiền phải thanh toán chỉ từ 2-3 triệu đồng.
Bệnh nhân ghép gan sống được bao lâu?
Sau khi ghép gan, người bệnh nên dùng các loại thuốc ức chế miễn dịch để ngăn chặn tình trạng thải ghép. Bệnh nhân sau khi được ghép gan vẫn cần được theo dõi sức khỏe và thăm khám định kỳ. Tốc độ hồi phục nhanh hay chậm phụ thuộc vào nhiều yếu tố như sức khỏe tinh thần, liều lượng thuốc, và khả năng đáp ứng. Sau khi được ghép gan, bệnh nhân có thể có được chức năng gan tốt và chất lượng cuộc sống tốt. Tuổi thọ phụ thuộc vào địa lý, khả năng thích ứng và nhiều yếu tố khác.
Kết quả ghép gan: tỷ lệ tử vong chung sau ghép gan là 8,4%, tỷ lệ sống sau 1 năm và 3 năm là 87% và 76%.
Người hiến gan sống được bao lâu?
Rủi ro thường gặp với người hiến tặng còn sống
Rủi ro liên quan đến người hiến tặng còn sống bao gồm rủi ro ngắn hạn và dài hạn về phẫu thuật, chức năng nội tạng và tâm sinh lý sau người hiến tặng. Đối với những người nhận nội tạng, đây là một biện pháp có khả năng cứu sống và do đó được đánh giá là rủi ro thấp. Tuy nhiên, việc hiến tạng có thể gây nguy hiểm cho những người khỏe mạnh và cần phải hồi phục sau cuộc phẫu thuật lớn.
Rủi ro liên quan đến phẫu thuật bao gồm đau, nhiễm trùng, thoát vị, chảy máu, cục máu đông, biến chứng vết thương và hiếm khi tử vong.
Hiện có rất ít thông tin và chúng tôi đang điều tra rủi ro và theo dõi tình trạng của người hiến tặng. Nhìn chung, kết quả của dữ liệu có sẵn cho thấy những người hiến tặng đã sống khỏe mạnh trong một thời gian dài. Người hiến tặng cũng có thể gặp các vấn đề về sức khỏe tâm thần như lo lắng, trầm cảm và trong một số trường hợp là tức giận, bực bội và hối hận nếu kết quả phẫu thuật cấy ghép của người nhận không thành công.
Mức độ rủi ro khác nhau tùy thuộc vào loại nội tạng cấy ghép. Trước khi được chấp thuận, người hiến tạng phải trải qua một loạt các xét nghiệm để xác nhận họ có đủ điều kiện hiến tặng hay không.
Rủi ro của người hiến tặng gan
Gan là cơ quan lớn nhất của cơ thể, và ngay cả khi một số tế bào gan bị tổn thương, các tế bào gan bình thường còn lại vẫn hoạt động, đảm bảo chức năng toàn thân. Vì vậy, người bệnh gan ít có triệu chứng (dù gan ngấm ngầm nhiều năm).
Nếu một người có chức năng gan tốt thì lượng gan có thể loại bỏ tối đa là 75%. Các tế bào gan còn lại (khỏe mạnh, đủ dinh dưỡng và không bị các mầm bệnh khác tấn công) có thể tái sinh mạnh mẽ và đạt đủ trọng lượng để đáp ứng nhu cầu của người bệnh. Đáp ứng chức năng gan của cơ thể.
Với tỷ lệ mắc bệnh gan và tỷ lệ tử vong do ung thư gan ngày càng cao thì nhu cầu ghép gan của những bệnh nhân mắc bệnh gan giai đoạn cuối ngày càng cao. Sự thiếu hụt toàn cầu về người hiến gan đã chết, và ngay cả những người hiến gan cũng là ưu tiên hàng đầu của người dân nước này. Vì vậy, những người hiến tặng còn sống có thể cứu được những bệnh nhân cần ghép gan để cứu sống.
Như bất kỳ cuộc phẫu thuật nào, việc hiến gan từ người cho sống có thể gây ra các biến chứng như nhiễm trùng, chảy máu, đông máu, phần gan còn lại kém phát triển … và hiếm khi tử vong. tăng. Vì vậy, người hiến nên chọn cơ sở y tế uy tín để thực hiện hiến gan (Bệnh viện Trung ương Quân đội 108, Bệnh viện Việt Đức …).
Chế độ ăn uống và dinh dưỡng
Người hiến tặng có thể trở lại chế độ ăn uống bình thường ngay sau khi phẫu thuật. Trừ khi có các vấn đề sức khỏe khác, những người hiến tặng không có những hạn chế cụ thể về chế độ ăn uống liên quan đến việc hiến tạng.
Nói chuyện với bác sĩ hoặc chuyên gia của bạn về nhu cầu dinh dưỡng sau phẫu thuật và chế độ ăn uống.
** Lưu ý: Thông tin cung cấp trong bài viết của Nhà thuốc AZ chúng tôi chỉ mang tính chất tham khảo, không thay thế cho việc chẩn đoán hay điều trị bệnh. Người bệnh không được tự ý mua thuốc về điều trị. Để biết chính xác tình trạng bệnh, người bệnh cần đến bệnh viện để được bác sĩ trực tiếp thăm khám, chẩn đoán và tư vấn phác đồ điều trị hợp lý cũng như kê đơn thuốc hiệu quả tốt nhất.
Bài viết trên Nhà thuốc AZ xin cung cấp toàn bộ các thông tin liên quan đến Chi phí ghép gan. Mọi thông tin thắc mắc vui lòng liên hệ đến SDT 0929.620.660 để được tư vấn và hỗ trợ hoặc truy cập NhathuocAZ.com.vn để biết thêm chi tiết.
Tác giả: Hoàng Hạnh